ProstatitisEs una enfermedad inflamatoria de la glándula prostática. Se manifiesta por micción frecuente, dolor en el pene, escroto, recto, trastornos sexuales (disfunción eréctil, eyaculación precoz, etc. ), a veces retención urinaria, sangre en la orina. El diagnóstico de prostatitis lo establece un urólogo o un andrólogo de acuerdo con un cuadro clínico típico, los resultados de un examen rectal. Además, se realiza una ecografía de la próstata, bakposev de secreción prostática y orina. El tratamiento es conservador: terapia con antibióticos, inmunoterapia, masaje de próstata, corrección del estilo de vida.

Información general
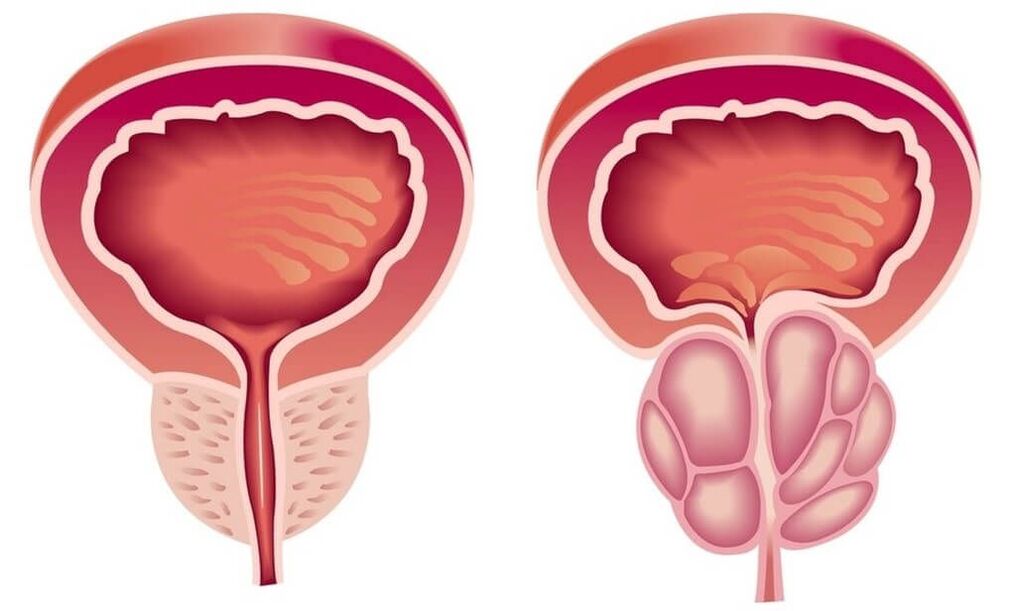
La prostatitis es una inflamación de la glándula seminal (próstata), la próstata. Es la enfermedad más común del sistema genitourinario en los hombres. Afecta con mayor frecuencia a pacientes de 25 a 50 años. Según diversos datos, el 30-85% de los hombres mayores de 30 años sufren de prostatitis. Posible formación de abscesos de la glándula prostática, inflamación de los testículos y apéndices, lo que amenaza la infertilidad. El ascenso de la infección conduce a la inflamación del sistema genitourinario superior (cistitis, pielonefritis).
La patología se desarrolla con la penetración de un agente infeccioso que ingresa al tejido de la próstata desde los órganos del sistema genitourinario (uretra, vejiga) o desde un foco inflamatorio distante (con neumonía, influenza, amigdalitis, furunculosis)
Causas de la prostatitis
Como agente infeccioso en un proceso agudo, pueden actuar Staphylococcus aureus (Staphylococcus aureus), Enterococcus (Enterococcus), Enterobacter (Enterobacter), Pseudomonas (Pseudomonas), Proteus (Proteus), Klebsiella (Klebsiella) y Escherichia coli (E. coli) . La mayoría de los microorganismos pertenecen a la flora condicionalmente patógena y causan prostatitis solo en presencia de otros factores predisponentes. La inflamación crónica generalmente se debe a asociaciones polimicrobianas.
El riesgo de desarrollar la enfermedad aumenta con la hipotermia, antecedentes de infecciones y condiciones específicas acompañadas de congestión en los tejidos de la próstata. Existen los siguientes factores predisponentes:
- Hipotermia general (única o permanente, asociada a las condiciones de trabajo).
- Un estilo de vida sedentario, una especialidad que obliga a una persona a estar en una posición sentada durante mucho tiempo (operador de computadora, conductor, etc. ).
- Estreñimiento constante.
- Violaciones del ritmo normal de la actividad sexual (actividad sexual excesiva, abstinencia prolongada, eyaculación incompleta durante una relación sexual "habitual" sin coloración emocional).
- La presencia de enfermedades crónicas (colecistitis, bronquitis) o focos infecciosos crónicos en el cuerpo (osteomielitis crónica, caries no tratadas, amigdalitis, etc. ).
- Enfermedades urológicas pasadas (uretritis, cistitis, etc. ) y enfermedades de transmisión sexual (clamidia, tricomoniasis, gonorrea).
- Condiciones que causan supresión del sistema inmunológico (estrés crónico, irregular y desnutrición, falta regular de sueño, sobreentrenamiento en atletas).
Se supone que el riesgo de desarrollar patología aumenta con la intoxicación crónica (alcohol, nicotina, morfina). Algunos estudios en el campo de la andrología moderna demuestran que el trauma perineal crónico (vibración, conmoción cerebral) en automovilistas, motociclistas y ciclistas es un factor provocador. Sin embargo, la gran mayoría de los expertos cree que todas estas circunstancias no son las verdaderas causas de la enfermedad, sino que solo contribuyen a la exacerbación del proceso inflamatorio latente en los tejidos de la próstata.
La congestión en los tejidos de la próstata juega un papel decisivo en la aparición de prostatitis. La violación del flujo sanguíneo capilar provoca un aumento en la peroxidación de lípidos, edema, exudación de los tejidos de la próstata y crea condiciones para el desarrollo de un proceso infeccioso.
Síntomas de la prostatitis
prostatitis aguda
Hay tres etapas de prostatitis aguda, que se caracterizan por la presencia de un cuadro clínico determinado y cambios morfológicos:
- catarral agudo. Los pacientes se quejan de micción frecuente, a menudo dolorosa, dolor en el sacro y el perineo.
- folicular aguda. El dolor se vuelve más intenso, a veces irradiado al ano, agravado por la defecación. La micción es difícil, la orina sale en un chorro delgado. En algunos casos, hay retención urinaria. Es típica la condición subfebril o la hipertermia moderada.
- parenquimatoso agudo. Intoxicación general severa, hipertermia hasta 38-40°C, escalofríos. Trastornos disúricos, a menudo - retención urinaria aguda. Dolores agudos, punzantes en el perineo. Dificultad en la defecación.
prostatitis crónica
En casos raros, la prostatitis crónica se convierte en el resultado de un proceso agudo; sin embargo, por regla general, se observa un curso crónico primario. La temperatura sube ocasionalmente a valores subfebriles. El paciente nota un ligero dolor en el perineo, molestias durante el acto de orinar y defecar. El síntoma más característico es la escasa secreción de la uretra durante la defecación. La forma crónica primaria de la enfermedad se desarrolla durante un período de tiempo considerable. Está precedida por la prostatosis (estancamiento de la sangre en los capilares), convirtiéndose gradualmente en una prostatitis abacteriana.
La prostatitis crónica es a menudo una complicación del proceso inflamatorio causado por el agente causante de una infección específica (clamidia, tricomonas, ureaplasma, gonococo). Los síntomas de un proceso inflamatorio específico en muchos casos enmascaran las manifestaciones del daño de la próstata. Tal vez un ligero aumento del dolor al orinar, dolor leve en el perineo, escasa secreción de la uretra durante la defecación. Un ligero cambio en el cuadro clínico suele pasar desapercibido para el paciente.
La inflamación crónica de la glándula prostática puede manifestarse por una sensación de ardor en la uretra y el perineo, disuria, trastornos sexuales, aumento de la fatiga general. La consecuencia de las violaciones de la potencia (o el miedo a estas violaciones) a menudo se convierte en depresión mental, ansiedad e irritabilidad. El cuadro clínico no siempre incluye todos los grupos de síntomas enumerados, difiere en diferentes pacientes y cambia con el tiempo. Hay tres síndromes principales característicos de la prostatitis crónica: dolor, disuria, trastornos sexuales.
No hay receptores del dolor en el tejido de la próstata. La causa del dolor en la prostatitis crónica se vuelve casi inevitable debido a la abundante inervación de los órganos pélvicos, la participación en el proceso inflamatorio de las vías nerviosas. Los pacientes se quejan de dolor de intensidad variable, desde un sueño débil y doloroso hasta un sueño intenso e inquietante. Hay un cambio en la naturaleza del dolor (intensificación o debilitamiento) con la eyaculación, actividad sexual excesiva o abstinencia sexual. El dolor se irradia al escroto, sacro, perineo, a veces a la región lumbar.
Como resultado de la inflamación en la prostatitis crónica, el volumen de la próstata aumenta, comprimiendo la uretra. La luz del uréter se reduce. El paciente tiene ganas frecuentes de orinar, una sensación de vaciado incompleto de la vejiga. Como regla general, los fenómenos disúricos se expresan en las primeras etapas. Luego se desarrolla una hipertrofia compensatoria de la capa muscular de la vejiga y los uréteres. Los síntomas de disuria durante este período se debilitan y luego vuelven a aumentar con la descompensación de los mecanismos de adaptación.
En las etapas iniciales, se puede desarrollar dispotencia, que se manifiesta de manera diferente en diferentes pacientes. Los pacientes pueden quejarse de erecciones nocturnas frecuentes, orgasmos borrosos o empeoramiento de las erecciones. La eyaculación acelerada se asocia con una disminución en el nivel umbral de excitación del centro orgásmico. Las sensaciones dolorosas durante la eyaculación pueden provocar el rechazo de la actividad sexual. En el futuro, las disfunciones sexuales se vuelven más pronunciadas. En la etapa avanzada, se desarrolla la impotencia.
El grado de trastorno sexual está determinado por muchos factores, incluida la constitución sexual y el estado de ánimo psicológico del paciente. Las violaciones de la potencia y la disuria pueden deberse tanto a cambios en la glándula prostática como a la sugestionabilidad del paciente, quien, si tiene prostatitis crónica, espera el desarrollo inevitable de trastornos sexuales y trastornos de la micción. Especialmente a menudo, la dispotencia psicógena y la disuria se desarrollan en pacientes ansiosos y sugestionables.
La impotencia, ya veces la misma amenaza de posibles trastornos sexuales, es difícil de tolerar para los pacientes. A menudo hay un cambio de carácter, irritabilidad, odio, preocupación excesiva por la propia salud e incluso "preocupación por la enfermedad".
Complicaciones
En ausencia de un tratamiento oportuno de la prostatitis aguda, existe un riesgo significativo de desarrollar un absceso de próstata. Con la formación de un foco purulento, la temperatura corporal del paciente aumenta a 39-40 ° C y puede volverse de naturaleza agitada. Períodos de calor se alternan con escalofríos severos. Los dolores agudos en el perineo dificultan la micción y hacen imposible la defecación.
El aumento del edema prostático conduce a una retención urinaria aguda. En raras ocasiones, un absceso se rompe espontáneamente en la uretra o el recto. Cuando se abre, aparece en la uretra orina purulenta y turbia con un olor acre desagradable; cuando se abre, las heces contienen pus y moco en el recto.
La prostatitis crónica se caracteriza por un curso ondulante con períodos de remisiones a largo plazo, durante los cuales la inflamación en la próstata está latente o se manifiesta con síntomas extremadamente pobres. Los pacientes a los que nada les molesta a menudo interrumpen el tratamiento y recurren solo cuando se desarrollan complicaciones.
La propagación de la infección a través del tracto urinario provoca la aparición de pielonefritis y cistitis. La complicación más común del proceso crónico es la inflamación de los testículos y el epidídimo (epdídimo-orquitis) y la inflamación de las vesículas seminales (vesiculitis). El resultado de estas enfermedades es a menudo la infertilidad.
Diagnóstico
El cuadro clínico característico simplifica el proceso de diagnóstico en prostatitis aguda y crónica. Es obligatorio:
Tratamiento de la prostatitis
Tratamiento de la prostatitis aguda
Los pacientes con un proceso agudo no complicado son tratados por un urólogo de forma ambulatoria. Con intoxicación severa, sospecha de un proceso purulento, está indicada la hospitalización. Se lleva a cabo una terapia antibacteriana. Las preparaciones se seleccionan teniendo en cuenta la sensibilidad del agente infeccioso. Los antibióticos son ampliamente utilizados que pueden penetrar bien en los tejidos de la próstata.
Con el desarrollo de retención urinaria aguda en el contexto de la prostatitis, recurren a instalar una cistostomía y no un catéter uretral, ya que existe el peligro de que se forme un absceso en la próstata. Con el desarrollo de un absceso, se realiza una apertura endoscópica transrectal o transuretral del absceso.
Tratamiento de la prostatitis crónica
El tratamiento de la prostatitis crónica debe ser complejo, incluida la terapia etiotrópica, la fisioterapia, la corrección de la inmunidad:
- Terapia con antibióticos. Al paciente se le prescriben cursos largos de medicamentos antibacterianos (dentro de 4-8 semanas). La selección del tipo y la dosis de los medicamentos antibacterianos, así como la determinación de la duración del curso del tratamiento, se realizan individualmente. El medicamento se elige en función de la sensibilidad de la microflora según los resultados del cultivo de orina y la secreción de próstata.
- Masaje prostático.El masaje de la glándula tiene un efecto complejo en el órgano afectado. Durante el masaje, el secreto inflamatorio acumulado en la glándula prostática se exprime hacia los conductos, luego ingresa a la uretra y se elimina del cuerpo. El procedimiento mejora la circulación sanguínea en la próstata, lo que minimiza la congestión y asegura una mejor penetración de los medicamentos antibacterianos en el tejido del órgano afectado.
- Fisioterapia.Para mejorar la circulación sanguínea, se utilizan la exposición al láser, las ondas ultrasónicas y las vibraciones electromagnéticas. Si es imposible llevar a cabo procedimientos fisioterapéuticos, al paciente se le prescriben microclysters medicinales tibios.
En la inflamación crónica a largo plazo, se indica la consulta de un inmunólogo para seleccionar las tácticas de la terapia inmunocorrectiva. El paciente recibe consejos sobre cambios en el estilo de vida. Realizar ciertos cambios en el estilo de vida de un paciente con prostatitis crónica es tanto una medida curativa como preventiva. Se recomienda al paciente normalizar el sueño y la vigilia, establecer una dieta, realizar actividad física moderada.
Para el tratamiento de la prostatitis, la terapia con antibióticos es más efectiva. También se pueden utilizar fitoterapia, inmunocorrectores y preparados hormonales según prescripción médica.
En ausencia de síntomas agudos, la prostatitis se puede tratar con métodos de fisioterapia. En caso de abscesos y supuraciones, se recomienda la intervención quirúrgica.
Tratamiento con drogas
El tratamiento de la prostatitis a través de la terapia con antibióticos debe comenzar con bakposev, cuyo objetivo es evaluar la sensibilidad del cuerpo a este tipo de antibiótico. En violación de la micción, un buen resultado es el uso de medicamentos antiinflamatorios.
Los medicamentos se toman en tabletas, en casos agudos, en forma de gotero o por vía intramuscular. Para el tratamiento de formas crónicas de prostatitis, los ovulos rectales son efectivos: con su ayuda, los medicamentos alcanzan su objetivo más rápido y tienen un efecto mínimo en otros órganos.
Los medicamentos anticoagulantes y antiinflamatorios también han demostrado su eficacia.
Terapia antibacteriana
Los antibióticos son un remedio eficaz en la lucha contra la prostatitis bacteriana. Para lograr el efecto deseado y no dañar el cuerpo, la elección del medicamento, la dosis y el régimen de tratamiento debe estar a cargo de un médico. Para la selección correcta de los medicamentos más efectivos, deberá averiguar qué tipo de patógeno causó la prostatitis y también verificar la tolerancia del paciente a los antibióticos de un grupo en particular.
Para el tratamiento eficaz de la prostatitis crónica, los antibióticos del grupo de las fluoroquinolonas han demostrado su eficacia. Su acción está dirigida a suprimir una infección bacteriana y fortalecer la inmunidad del cuerpo. Además, se recomienda un antibiótico bacteriostático para la prevención y el tratamiento de enfermedades concomitantes del sistema genitourinario.
El tratamiento de la prostatitis causada por micoplasma y clamidia se puede realizar adicionalmente con medicamentos macrólidos y tetraciclinas, que ralentizan la propagación de la infección.
La duración de tomar medicamentos antibacterianos es de 2 a 4 semanas. En caso de dinámica positiva, el curso puede extenderse.
Fisioterapia
Los métodos fisioterapéuticos en el tratamiento de la prostatitis tienen como objetivo activar la circulación sanguínea en el área pélvica, mejorar los procesos metabólicos en la próstata y limpiar los conductos. Si la fisioterapia se combina con la toma de antibióticos, se potencia el efecto de este último.
Los métodos principales incluyen:
- magnetoterapia;
- terapia con láser;
- electroforesis;
- calentando;
- ultrasonido;
- tratamiento de lodo;
- irradiación de alta frecuencia;
- fisioterapia.
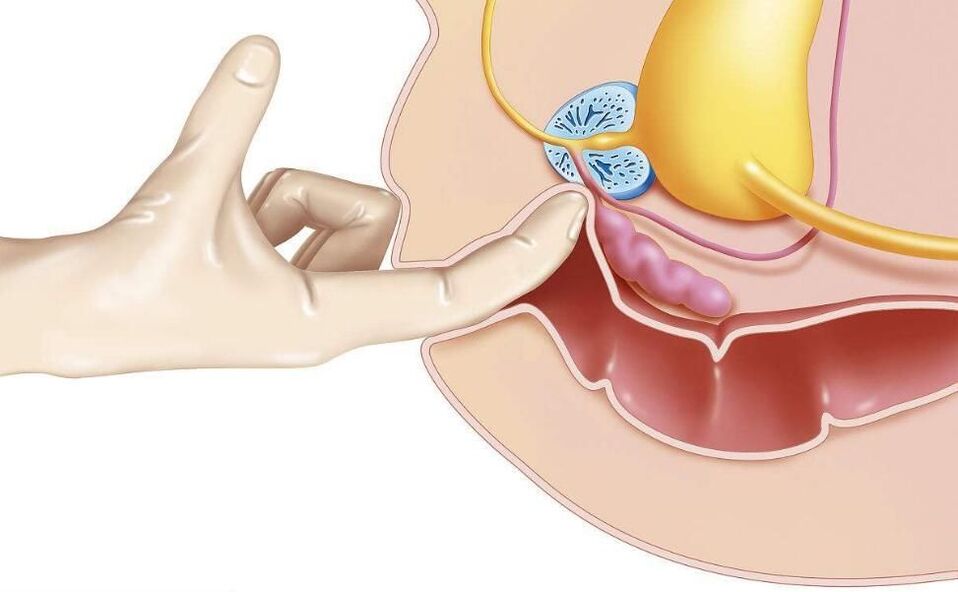
Uno de los métodos más antiguos: el masaje de próstata transrectal, según la investigación moderna, no tiene una eficacia comprobada.
Tratamientos no específicos
Los tratamientos no específicos para la prostatitis incluyen:
- hirudoterapia;
- ayuno curativo;
- acupuntura;
- dieta según el método de Ostrovsky;
- alcalinización del cuerpo según el método de Neumyvakin.
Se recomienda encarecidamente que todos los métodos no tradicionales para tratar la prostatitis se coordinen con su médico.
Cirugía
Se recurre a métodos quirúrgicos en casos complejos y de emergencia:
- para el drenaje de abscesos purulentos, que se eliminan por métodos laparoscópicos a través de una punción;
- en violación de la micción debido a daños en el tracto urinario;
- con un gran volumen del área afectada;
- con un número significativo de piedras en el cuerpo de la glándula.
Los cálculos y los tejidos esclerosados se extraen mediante métodos endoscópicos. Con una gran área de daño o múltiples cálculos, se recurre a la resección de la próstata.
La resección transuretral también es eficaz para la prostatitis bacteriana. Por lo tanto, es posible reducir el riesgo de recaída.
Remedios caseros
Es poco probable que el tratamiento de la prostatitis con remedios caseros sea efectivo por sí solo, pero en combinación con métodos médicos y fisioterapéuticos puede ser aplicable. Estos incluyen: productos de apicultura, decocciones de hierbas y semillas, tinturas de ajo, jengibre, castor corriente, verduras frescas, semillas de calabaza.
En casos agudos del curso de la enfermedad, debe consultar a un médico y, en ningún caso, debe automedicarse. En caso de ruptura de un absceso purulento, es posible un resultado letal.
Velas para la prostatitis
El tratamiento de la prostatitis con ovulos rectales es mucho más efectivo que las tabletas, aunque solo sea porque el recto está mucho más cerca de la próstata, lo que significa que el medicamento funcionará más rápido.
La composición de los medicamentos para el tratamiento de la prostatitis puede ser completamente diferente, se prescriben para resolver un problema particular.
- Los agentes antibacterianos son especialmente efectivos para la prostatitis causada por clamidia.
- Los analgésicos se usan para el tratamiento sintomático, alivian bien el dolor.
- Los inmunoestimulantes mejoran la circulación sanguínea, alivian la hinchazón y se usan en terapias complejas.
- Los fitopreparados tienen un efecto leve. Ellos, como velas en productos de abejas, se usan como complemento del tratamiento principal.
- Las composiciones a base de ictiol promueven el flujo sanguíneo en el área de la mucosa intestinal, lo que acelera la atenuación de los procesos inflamatorios y mejora ligeramente la inmunidad.
- Los productos a base de enzimas previenen la formación de tejido cicatricial. Se recomienda tomar como parte de una terapia compleja con antibióticos, antiinflamatorios y analgésicos.
Medicamentos auxiliares
Para el tratamiento sintomático de la prostatitis en los hombres, como el alivio del dolor al orinar, también puede tomar antiespasmódicos que relajan los músculos lisos y, por lo tanto, alivian el dolor rápidamente.
Los suplementos dietéticos anticoagulantes y antiinflamatorios a base de productos de abejas, aceite de semilla de calabaza y extractos de frutos de palma contribuyen a la recuperación general.
dieta y estilo de vida
Para el tratamiento de la prostatitis es muy importante una alimentación correcta y equilibrada y un estilo de vida saludable. La comida no debe contener alimentos picantes, fritos, salados o en escabeche. En la forma aguda, el alcohol está estrictamente prohibido.
Los alimentos deben contener suficiente fibra para prevenir el estreñimiento. El contenido de proteínas debe reducirse. Es deseable complementar la dieta con hierbas, jengibre, semillas de calabaza.
Tratamiento no farmacológico
Los métodos de terapia sin medicamentos le permiten actuar directamente sobre la próstata, aumentar la concentración de medicamentos en sus tejidos y ayudar a eliminar la congestión.
La hipertermia por microondas se realiza utilizando una sonda rectal que se inserta en el ano del paciente. En el dispositivo, puede configurar la temperatura requerida para un tipo particular de exposición. Para aumentar la concentración del fármaco en la próstata es necesario calentar a 38-40°C. Para obtener un efecto antibacteriano - 40-45 ° C.
Hoy en día, el tratamiento no farmacológico se centra en la terapia con láser. Las posibilidades de esta técnica son amplias. Bajo la influencia de un láser, ocurren los siguientes procesos en la glándula prostática:
- activación de reacciones redox;
- mejora la microcirculación sanguínea;
- se forman nuevos capilares;
- se suprime la microflora patógena;
- se activa el proceso de división celular, lo que contribuye a la regeneración de tejidos.
Durante el período de investigación sobre los efectos de la terapia con láser en pacientes con prostatitis, se notó un efecto secundario, pero positivo para los fines del tratamiento. En aquellos que completaron el curso, aumentó la potencia, se eliminó la disfunción eréctil y se restableció la vitalidad. Para lograr este resultado, es necesario utilizar un haz con una determinada longitud de onda. En general, la radiación láser de baja intensidad se usa para tratar la prostatitis crónica.
Los pacientes pueden, por su propia iniciativa, someterse a un curso de terapia con láser, si no lo prescribe el médico tratante.
Tratamiento quirúrgico de la prostatitis crónica
La prostatitis crónica no representa una amenaza para la vida del paciente, pero puede reducir significativamente su calidad. La complicación más grave de esta enfermedad es la formación de cálculos en los tejidos de la glándula. Para liberarlo de prostolitos se utiliza la resección transuretral.
La cirugía se lleva a cabo bajo el control de TRUS.
Si se presentan complicaciones como la esclerosis de la próstata, se realiza una electrocirugía transuretral. Si, en combinación con esta patología, se observa esclerosis del cuello de la vejiga, se realiza una resección parcial de la próstata.
Con el bloqueo de los conductos seminales y excretores, las operaciones endoscópicas están indicadas para eliminar las violaciones de la permeabilidad del secreto. Para ello, se realiza una incisión en las vesículas seminales y conductos excretores. Con un absceso, es posible la extirpación completa de la glándula.
Consecuencias de la prostatitis no tratada

Incluso si los síntomas de la prostatitis no aparecen durante mucho tiempo, es necesario someterse regularmente a un examen por parte de un urólogo. La prostatitis no completamente curada puede ir acompañada de la formación de calcificaciones, que luego deben eliminarse junto con la glándula. Los expertos están seguros de que no hay otras formas de eliminar o disolver las piedras.
Además, los microorganismos patógenos pueden migrar a los órganos vecinos y causar inflamación. Correr la prostatitis puede causar el desarrollo de adenoma y cáncer de próstata.
Pronóstico y prevención
La prostatitis aguda es una enfermedad que tiene una marcada tendencia a volverse crónica. Incluso con un tratamiento oportuno y adecuado, más de la mitad de los pacientes terminan con prostatitis crónica. La recuperación está lejos de lograrse siempre, sin embargo, con una terapia correcta y consistente y siguiendo las recomendaciones del médico, es posible eliminar los síntomas desagradables y lograr una remisión estable a largo plazo en un proceso crónico.
La prevención es eliminar los factores de riesgo. Es necesario evitar la hipotermia, alternar entre el trabajo sedentario y períodos de actividad física, comer regular y plenamente. Para el estreñimiento, se deben usar laxantes. Una de las medidas preventivas es la normalización de la vida sexual, ya que tanto la actividad sexual excesiva como la abstinencia sexual son factores de riesgo en el desarrollo de prostatitis. Si aparecen síntomas de una enfermedad urológica o de transmisión sexual, debe consultar a un médico de manera oportuna.































